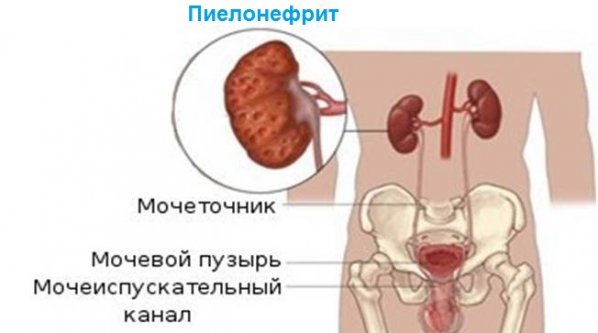
В медицинской практике одним из частых заболеваний, поражающих почечную систему, является острый пиелонефрит. Недуг вызывает инфекционное поражение соединительной ткани почки, затрагивая чашечно-лоханочную систему. Патология нередко встречается у детей, включая грудных, что обусловлено несформированностью мочевыводящей системы у ребенка в сочетании с повышенной нагрузкой. В группе риска по развитию острого пиелонефрита — женщины до 40–45 лет, в более зрелом возрасте заболеваемость снижается. Из всего многообразия болезней почек острая форма пиелонефрита включает до 15% клинических случаев.
Формы патологии
В урологии классификация острого пиелонефрита основана на особенностях происхождения, числе вовлеченных в патологический процесс почек, наличии закупорки мочевыводящих каналов. Исходя из механизма формирования, острый пиелонефрит делят на:
- первичный — разновидность острых катаральных процессов, возникших в абсолютно здоровой почке, инфекционные агенты заносится в почечную систему с током крови;
- вторичный — возникший как осложнение фоновых заболеваний органов мочевыводящей системы (мочекаменная болезнь, врожденные и приобретенные аномалии почек, простатит у мужчин).
Неспецифическое воспаление может охватывать одну либо обе почки, соответственно существует односторонний пиелонефрит и двухсторонний. Одностороннее острое воспаление почек диагностируется чаще, с этой позиции выделяют:
- левосторонний пиелонефрит;
- правосторонний пиелонефрит.
Заслуживает внимания классификация патологии по наличию закупорки мочевых каналов:
- острый необструктивный пиелонефрит — катаральный процесс с сохранением полной проходимости мочеточников, препятствия для систематического выведения урины отсутствуют;
- обструктивный пиелонефрит — разновидность воспаления, отягощенная закупоркой мочевых каналов конкрементами, опухолями, врожденным перекрутом мочеточника.
В урологии выделяют особый вид острого пиелонефрита — гестационный. Патология поражает беременных женщин чаще в 1–2 триместрах на фоне сдавливания растущей маткой мочеточников и застоев урины. Гестационный пиелонефрит опасен для женщины и ребенка из-за риска развития острой недостаточности почек и мощной интоксикации.
Факторы риска
Причины развития острого пиелонефрита связаны с внедрением патогенной микрофлоры в почку. В 50% случаев острое воспаление провоцирует кишечная палочка, реже — прочие микроорганизмы (стрептококки, стафилококки, протеи). Нередко причиной острой воспалительной реакции становится комбинация из нескольких микроорганизмов. Особо опасными урологи считают больничные патогенные штаммы микробов из-за их высокой устойчивости к антибактериальным средствам.
Патогенная микрофлора проникает в почки несколькими путями: через кровь и мочевые пути.
- Гематогенный путь — проникновение инфекции осуществляется через системный кровоток; к первичным инфекционным очагам относят мочеполовые органы (при наличии половых инфекций, цистита, аднексита) и отдаленные (дыхательная система при наличии бронхитов и синуситов, пищеварительная система при наличии гастритов, язвенной болезни). Инфицирование почек через общий кровоток происходит редко, в 5% случаев.
- Уриногенный путь — распространенный вариант занесения инфекции в чашечно-лоханочную систему. Вредоносные микробы попадают в почечные канальца по нижним мочевым путям. Вторичный пиелонефрит в 90% случаев развивается именно восходящим способом инфицирования.
Внедрения патогенной флоры в уретру для развития острого воспаления почек недостаточно. Для острого пиелонефрита необходимо наличие одного или нескольких провоцирующих факторов:
- закупорка мочеточников камнями;
- половая жизнь без средств контрацепции и отсутствия постоянного партнера;
- нехватка эстрогенов у женщин в период климакса;
- высокая концентрация условно-патогенных микроорганизмов (кишечная палочка) в районе промежности и перианальной зоне (вследствие дисбактериоза кишечника или влагалища);
- заболевания мочеполовых органов у мужчин (доброкачественная гиперплазия простаты, фимоз);
- дисфункции мочевого пузыря на фоне поражения ЦНС.
Повышают риск возникновения острого пиелонефрита периодические ОРВИ, переохлаждение, психотравмирующие ситуации, авитаминоз по причине стойкого снижения естественного иммунитета. Пиелонефрит у женщин нередко развивается во время гестации. Лица с сахарным диабетом в анамнезе также входят в группу риска.
Возраст и пол как факторы риска
Среди факторов, провоцирующих развитие острого пиелонефрита, выделяют возрастной и половой. По концепции взаимосвязи между частотой заболеваемости с полом и возрастом выделяют 3 периода.
- Первый — высокая заболеваемость острым воспалением почек у детей младше 3-х лет, причем у девочек недуг диагностируется в 10 раз чаще. Течение патологии обычно завуалированное и бессимптомное, клиника становится значимой в пубертатном периоде (12–14 лет) и во время беременности.
- Второй — высокая заболеваемость в 18–30 лет, женщины болеют чаще в 7 раз. Причины связаны с началом активной половой жизни у девушек, появлением гинекологических болезней, гормональным дисбалансом.
- Третий — высокая заболеваемость преимущественно у мужчин пожилого возраста (старше 65–70 лет). Главная причина — застойные явления на фоне хронического простатита, мочекаменной болезни, опухолевых процессов мочевых каналов.

Стадии патологии
Острый пиелонефрит развивается последовательно, для каждой стадии характерно наличие специфических морфологических преобразований в тканях почек.
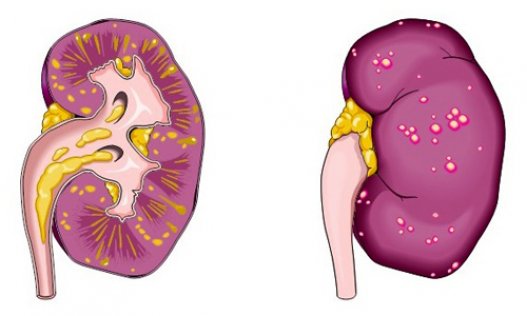
- Начальная стадия, или серозный пиелонефрит. Почка гипертрофируется, жировая капсула отекает, во внутриорганной соединительной ткани активизируется процесс инфильтрации. Если лечение начать на ранней стадии, воспалительный процесс быстро купируется, орган восстанавливается. При отсутствии медицинской помощи воспаление перетекает в гнойно-деструктивный процесс.
- Стадия острого гнойного воспаления подразделяется на фазы: апостематозный пиелонефрит, карбункул, абсцесс. Вначале наружная корковая оболочка почки покрывается мельчайшими гнойниками (1–2 мм в диаметре). По мере увеличения количества гнойники сливаются, образуя локальную нагноившуюся область — карбункул. Завершающая фаза — обширный гнойно-некротический распад паринхематозного слоя почки (абсцесс).
Клинические проявления
Симптомы острого пиелонефрита многообразны и ярко выражены. На каждой стадии недуга клиническая картина меняется. Острое воспаление почек по интенсивности симптоматики протекает в нескольких вариантах:
- острейший — крайне тяжелое течение с септическими проявлениями, местные признаки отсутствуют;
- острый — течение болезни с интоксикацией, лихорадочным состоянием и выраженными дизурическими симптомами;
- очаговый — преобладание местных проявлений в совокупности со слабой интоксикацией;
- латентный — пиелонефрит со смазанной клинической картиной, что не лишает возможности развития опасных осложнений в будущем.

Симптомы острого первичного пиелонефрита развиваются через 14–30 дней после перенесенной инфекционной болезни (ангина, мастит, фурункулез). После попадания микробов в ЧЛС и их быстрого размножения появляются тревожные признаки:
- головная боль и приступы мигрени;
- повышенная потливость в сочетании с ознобом;
- постоянные ноющие боли, локализованные в поясничной зоне;
- приступы тошноты, рвота.
Симптоматика при остром первичном пиелонефрите возникает на фоне отравления организма от продуктов распада, дизурические расстройства не характерны. Единственное проявление со стороны мочевыводящей системы — уменьшение суточного диуреза, что связано с повышенной потливостью. Спустя 48–72 часа возникает четко обозначенный болевой синдром в поясничной зоне с иррадиацией в пах, область ребер, по ходу мочеточников. Первичный пиелонефрит вирусного происхождения сопровождается гематурией — моча становится похожа на «мясные помои».
Признаки острого пиелонефрита, спровоцированного патологиями мочевыводящей системы, включают негативные дизурические проявления, интоксикация выражена незначительно:
- выраженная боль в районе поясницы;
- напряженность мышц брюшины;
- симптом Пастернацкого резко положителен;
- боли и рези при акте мочеиспускания;
- примесь гноя и крови в урине, присутствие осадка;
- специфический неприятный запах урины.

Течение обструктивного острого пиелонефрита развивается в форме почечной колики. Больной находится в тяжелом состоянии — боли обладают приступообразным характером, сопровождаются лихорадочным синдромом. Лихорадка при остром воспалении почек с обструкцией носит гектический характер (резкая смена температуры тела на 3–4°). К прочим признакам, тревожащим больного, относят сильную слабость, жажду, повышенное сердцебиение, эпизодическую рвоту, бредовое состояние, расстройство стула.
Диагностика
Процесс выявления патологии не представляет сложности в силу специфических клинических проявлений. Диагностика острого пиелонефрита комплексная и включает физикальный осмотр, лабораторные исследования и высокоточные инструментальные методы. Обязательным является изучение анамнеза — нередко у пациентов с подозрением на острый пиелонефрит имеют место хронические болезни мочеполовой сферы.
Физикальный осмотр позволяет получить ценную информацию о степени активности воспаления в почках. При пальцевом обследовании врач отмечает увеличенные размеры почки, резкую болезненность с правой или левой стороны при поколачивании по краю нижней реберной дуги. У мужчин проводят осмотр предстательной железы через прямую кишку и пальпацию мошонки, у женщин — осмотр половых органов на гинекологическом кресле.
Анализ мочи при остром почечном воспалении имеет специфические показатели:
- увеличенное содержание лейкоцитов, которые покрывают сплошь поле зрения или образуют локальные скопления;
- наличие эритроцитов — признак разрушения почечной ткани и повреждения мочевых каналов;
- наличие зернистых восковых цилиндров — признак гнойного поражения и некроза тканей;
- тотальная бактериурия.
В общем анализе крови выявляют ускоренное СОЭ, показания которого резко увеличены — до 70 мм/ч и выше. Характерно увеличение числа лейкоцитов, сдвиг лейкоцитарной формулы влево. У 60% больных развивается анемия, у 30% — наблюдается дисфункция фильтрационных способностей почечной системы, на фоне чего в крови выявляют остаточный азот, креатинин.
Инструментальная диагностика
Для подтверждения диагноза проводят серию высокоточных исследований:
- сонография почек — информативный метод, позволяющий определить некротизированные очаги в ЧЛС, наличие обструкции; УЗИ проводят на этапе выявления болезни и для оценки динамики состояния больного и эффективности лечения;
- обзорная урография — позволяет определить увеличение почки, деформацию внешних контуров, характерную при формировании гнойных образований;
- экскреторная урография — выявляет ограниченную подвижность воспаленной почки, деформацию ЧЛС;
- селективная почечная ангиография — метод рентгеновских снимков с введением контраста в почечные артерии, позволяющий установить степень поражения, выявить сужения и закупорки в почечной структуре;
- статическая нефросцинтиграфия — вспомогательный метод в диагностике, дает информацию о сохранности паринхемы почек, их размере и форме;
- КТ и МРТ — методы, способные достоверно определить локализацию очагов деструкции, причины и степень обструкции.

Дифференциальная диагностика
На этапе диагностики необходимо дифференцировать острый пиелонефрит с прочими патологиями, имеющими похожую клинику. Дифференциальная диагностика затруднена в первые 24–48 часов от момента заболевания, когда дизурические признаки слабо выражены. При остром пиелонефрите в гнойной стадии в катаральный процесс вовлекается брюшинная область, появляются типичные симптомы перитонита.
При подозрении на пиелонефрит важно исключить:
- сепсис;
- прободение язвы желудка;
- приступ острого аппендицита;
- рецидив панкреатита и холецистита;
- менингит;
- сальмонеллез;
- сыпной тиф.
У беременных с подозрением на гестационный пиелонефрит дифференциацию проводят с:
- преждевременным отслоением плаценты;
- вирусной инфекцией;
- токсоплазмозом;
- бронхитом и пневмонией.
Терапия
Лечение острого пиелонефрита проводят в условиях стационара, в нефрологическом отделении. Тактика лечебных мероприятий разрабатывается индивидуально, с учетом формы воспалительного процесса. Общие мероприятия:
- строгий постельный режим в остром периоде;
- специально подобранная диета;
- антибиотикотерапия;
- дезинтоксикационные мероприятия;
- нормализация пассажа урины;
- повышение иммунитета.
Для лечения острого пиелонефрита без обструкции в срочном порядке назначают антибактериальные препараты. В острой фазе антибиотики вводят внутривенно, после купирования рецидива разрешен пероральный прием. Курс антибиотикотерапии длится от 5 до 14 дней в зависимости от активности воспалительных изменений.
Современные антибактериальные препараты, назначаемые при остром пиелонефрите:
- хинолоны — Левофлоксацин, Моксифлоксацин;
- пенициллины — Амоксиклав, Грамокс;
- цефалоспорины — Цефазолин, Цефамабол;
- аминогликозиды — Неомицин, Амикацин.
Помимо антибиотиков, в медикаментозное лечение пиелонефрита включают прием:
- сульфаниламидов — Бисептол, Уросульфан;
- нитрофуранов — Фурадонин, Фурагин;
- противогрибковых средств — Нистатин, Флуконазол;
- иммунокорректоров — Интерферон, Виферон;
- налидиксовой кислоты;
- антигистаминных препаратов (при необходимости) — Супрастин;
- поливитаминных комплексов.
Физиотерапевтические методы полезны после выхода из острого периода. Особенно эффективна СМВ-терапия — воздействие электромагнитного поля со сверхвысокой частотой волн. Оправдано лечение УВЧ — воздействие электрического поля с волнами ультравысокой частоты. УВЧ полезно при гнойной форме острого пиелонефрита. Для восстановления функций почек и ликвидации болей назначают электрофорез с гидрокортизоном или новокаиновой блокадой.
При подтверждении острого пиелонефрита с обструкцией главная цель терапии — обеспечение беспрепятственного пассажа урины. Удаление камня и нормализация уродинамики достигается путем установки катетера или стента в почечную лоханку. Иногда прибегают к пункционному наложению нефростомы. Параллельно обязателен курсовой прием антибактериальных препаратов.
Хирургическое лечение
Оперативное вмешательство показано при отсутствии результата от медикаментозной терапии и катетеризации. Проведение операции показано при ухудшении самочувствия пациента и наличии негативной динамики в анализах. Показанием к оперативному вмешательству при остром пиелонефрите в основном выступают гнойные формы с объемными абсцессами и карбункулами.

Виды операций:
- декапсуляция — удаление почечной капсулы с последующей установкой дренажной системы; операция способствует нормализации давления в почках, уменьшению отечности и восстановлению фильтрующей способности;
- вскрытие и дренирование абсцессов — рассечение или иссечение гнойных образований с последующим удалением экссудата;
- тотальная нефрэктомия — полное удаление пораженной почки, операция показана при разлитом гнойном процессе.
Диета
Диета для больных с острым воспалением почек необходима для нормализации кислотности мочи, уменьшения болевого синдрома и снижения нагрузки на почечную систему. Питание подбирается с достаточным содержанием белка и жира, калорийность за сутки — не менее 2500 ккал. Важное условие, позволяющее снять интоксикационные симптомы и улучшить общее состояние — оптимальный питьевой режим (не меньше 3 л жидкости за сутки). Разрешается употреблять в качестве напитков отвар из ягод шиповника, компоты из сухофруктов, зеленый чай, разбавленные соки, морс из клюквы, минеральную воду без газа.
Важные рекомендации по питанию:
- рацион при остром пиелонефрите — растительно-молочный;
- способы кулинарной обработки — щадящие (варка, припускание, запекание);
- соль ограничивают, при рецидиве — исключают полностью;
- основу рациона составляют блюда из отварных и тушеных овощей, нежирныемолочные продукты (творог, ряженка), каши, блюда из мяса и рыбы (паровые котлеты, тефтели);
- полезно употреблять фрукты и овощи с мочегонным действием — арбуз, огурцы, цуккини;
- под полным запретом остаются жирные мясные блюдца, консервы и маринады, пища с большим количеством соли и пряностей.

Прогноз и профилактика
Ранее выявление и адекватная терапия позволяет успешно избавиться от недуга без последствий для здоровья. У 30% больных отмечают переход острого пиелонефрита в хронический с последующим склерозом почечных тканей и формированием нефрогенной гипертонии. Причины связаны с неверно подобранным лечением, наличием фоновых патологий мочевыводящей системы, отказом от операции. К прочим возможным осложнениям относят:
- паранефрит;
- поддиафрагмальный абсцесс;
- хроническую почечную недостаточность;
- гепаторенальный синдром.
Важная роль в предупреждении острого пиелонефрита отводится соблюдению элементарных правил:
- своевременная ликвидация очагов инфекции в организме;
- регулярная гигиена интимной зоны;
- половая жизнь с использованием барьерной контрацепции и постоянным партнером;
- тщательная асептика и антисептика во время урологических процедур.
Любые негативные проявления, схожие с истинными симптомами острого пиелонефрита (боль, повышение температуры, кровь и гной в моче) являются поводом для немедленного обращения к врачу. Современные методы лечения позволяют в короткие сроки победить болезнь и не допустить рецидива. Самолечение опасно и может вызвать плачевные последствия, вплоть до летального исхода от сепсиса или бактериотоксического шока.

 (7 оценок, среднее: 4,86 из 5)
(7 оценок, среднее: 4,86 из 5)