Хронический пиелонефрит – это бактериальный процесс неспецифического характера, который в большинстве случаев затрагивает почечные ткани и чашечно-лоханочные структуры. Заболевание проявляется болевыми ощущениями в почечно-поясничной области, и симптомами нарушения мочеиспускательного процесса.
Причины и факторы развития воспаления
Чаще всего пиелонефрит диагностируется у женщин и девушек, так как особенности строения уретры у женской половины населения располагают к развитию этого недуга. Как правило, в процесс вовлекаются сразу оба органа, чем хроническая форма и отличается от острой.
Острая форма заболевания сопровождается резким и стремительным развитием патологии, тогда как хронический пиелонефрит во многих случаях протекает бессимптомно – длительная ремиссия сменяется острым процессом. По статистике пиелонефрит диагностируется чаще, чем его острая форма.
Говорить о хронической форме пиелонефрита можно в том случае, когда болезнь полностью не излечивается в течение 3 месяцев.
Острая форма заболевания переходит в хроническую по ряду причин:
- наличие камней или сужение мочевых протоков, что приводит к нарушению оттока урины;
- рефлюкс мочи – заброс урины;
- процесс воспаления в органах, которые расположены в непосредственной близости – простатит, энтероколит, цистит, уретрит и прочие;
- заболевания общего характера – сахарный диабет, ожирение, иммунодефицит;
- интоксикации – работа на вредном производстве, злоупотребление алкоголем, курение;
- некачественное лечение острого пиелонефрита.
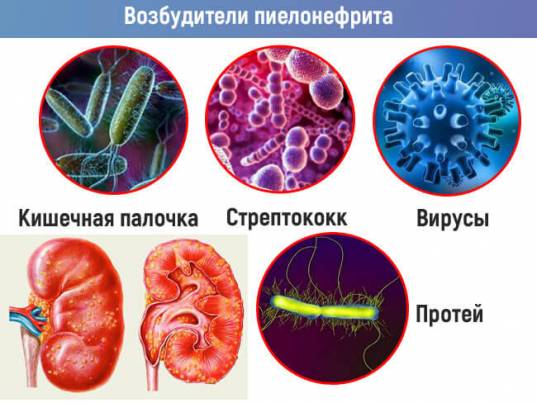
Причиной недуга являются следующие патологические микроорганизмы:
- протей;
- кишечная палочка;
- кокки;
- синегнойная палочка;
- ассоциации микроорганизмов.
L-формы бактериальной флоры могут длительное время находиться в организме, и рано или поздно с током крови попадать в парные органы.
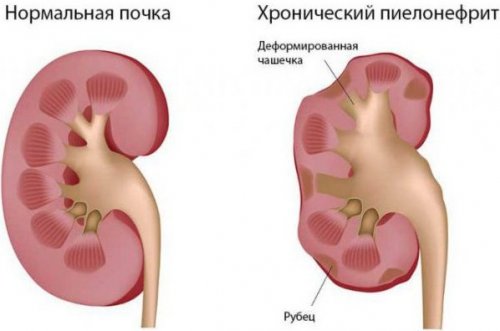
В хронической форме пиелонефрита происходит уменьшение органов в размере, а верхний слой почек становится бугристым. В запущенных стадиях происходит сморщивание почки и развивается интерстициальный некроз.
Факторами риска являются:
- беременность – это связано с гормональными перестройками в организме, кроме того, матка, увеличиваясь в размерах может давить на мочевыводящие органы и затруднять отток урины;
- беспорядочная половая жизнь – увеличивается риск инфицирования микроорганизмами, которые представляют опасность для здоровья человека – гонококки, хламидии;
- наследственная предрасположенность;
- сбои в иннервации мочевого пузыря.
Процесс перехода острой формы в хроническую
Инфекция может попасть в почки следующими путями:
- через кровь;
- уриногенным способом;
- по стенке мочевых протоков – восходящий путь.
В норме бактерии, которые проникают в мочевой пузырь достаточно быстро исчезают – это происходит благодаря тому, что моча обладает антимикробным свойством, а также из-за вымывания бактериальной флоры уриной. При нарушении оттока урины бактерии задерживаются в протоках и начинают активно размножатся.
Гемогенное распространение бактерий чаще всего наблюдается у людей с иммунодефицитом или у сильно ослабленных больных.
Попадая в почечную ткань, возбудители начинают активно выделять токсины, которые негативно влияют на работу органов. Развивается воспалительный процесс, который при длительном течении недуга становится причиной разрастания соединительной ткани. Такое явление приводит к сморщиванию органа.
Процессы, которые приводят к нарушениям оттока урины, провоцируют задержку мочи и увеличение давления в протоках, что способствует хронизации недуга. В дальнейшем развивается рефлюкс, которые позволяет инфекции беспрепятственно проникать в почку.
Классификация и стадии развития
В нефологии все формы пиелонефрита делятся на первичные и вторичные. Если первая форма развивается как самостоятельное заболевание, то вторая возникает при наличии других недугов, которые усугубляются застойными процессами и нарушениями уродинамики.
Пиелонефрит различается по возрастным признакам:
- детский;
- при беременности;
- старческий.
Существует схема Лопаткина, которая включает в себя следующие виды недуга:
- первичный и вторичный;
- односторонний и двусторонний;
- некротический;
- гнойный;
- серозный;
- латентный;
- фаза активного воспаления;
- абсцесс;
- карбункул;
- пионефроз;
- нефросклероз.
По степени тяжести протекания заболевания пиелонефрит может быть следующим:
- латентный – симптомы либо отсутствуют полностью, либо выращены незначительно;
- рецидивный – обострения сменяются затиханием недуга. Частота смены зависит от влияния провоцирующих факторов;
- анемический – уровень гемоглобина падает, развивается анемический синдром;
- азотемический–развивается почечная недостаточность;
- гипотензивный – сопровождается повышением давления в артериях.
Стадии хронического пиелонефрита следующие:
- 1 стадия – воспалительный процесс развивается активно, симптоматика выражена;
- 2 стадия – клиническая картина стертая, поэтому определить заболевание можно только при лабораторных исследованиях;
- 3 стадия – ремиссия – временное затухание заболевания и отсутствие симптоматики, в случае 5 летнего рецидива, врач может сказать о полном излечении от болезни.
Симптомы заболевания
Симптомы пиелонефрита в хронической форме очень разнообразны.
Патологические процессы, протекающие в парных органах можно спутать с другими недугами мочевыводящей системы, поэтому дифференциальная диагностика в этом случае крайне важна.
Симптоматика заболевания напрямую зависит от формы недуга. При латентном течении болезни симптомов практически нет. Пациента может беспокоить лишь слабость и в редких случаях незначительное повышение температуры. Отеки, боль, нарушение мочеиспускательного процесса и прочие признаки отсутствуют. Проявляется полиурия, в анализе мочи можно обнаружить лейкоциты и бактериальную флору.
В анемической форме клиническая картина может быт следующей:
- одышка;
- бледность покровов кожи;
- слабость;
- иногда имеются жалобы на боли в сердечной области.
Что касается изменений в урине, они незначительные, и обнаружить их удается не всегда.
Гипертоническая форма сопровождается:
- головокружениями;
- одышкой;
- повышением артериального давления;
- бессонницей;
- болями в проекции сердца.
Азотемическая форма развивается при почечной недостаточности, она характеризуется:
- анемией;
- повышением артериального давления;
- нарушениями стула;
- тошнотой;
- снижением аппетита;
- мышечной слабостью;
- онемением конечностей.
В урине наблюдается снижение концентрации кальция.

При тяжелой форме почечной недостаточности может наблюдаться следующее:
- боль в суставах;
- подагра вторичного характера;
- изменения в сердечном ритме;
- развитие мерцательной аритмии;
- опухание слюнных желез;
- отечность лица;
- неприятный вкус во рту.
При рецидивирующей форме больной жалуется на дискомфортные ощущения в области почек, повышение температуры и лихорадку, дизурию.
При обострении хронического процесса, присоединяются другие симптомы острой формы заболевания:
- головная боль;
- анемия;
- повышение давления;
- нарушение зрения.
В анализе крови можно обнаружить повышенную СОЭ, анемию и лейкоцитоз.
Осложнения
Осложнения хронического недуга могут быть очень серьезными, поэтому игнорировать заболевание категорически не рекомендуется.
Что касается непосредственно почек, то в них могут возникнуть два вида осложнения:
- Нефросклероз. Это явление возникает чаще всего на фоне латентного течения недуга, первичной формы, при которой обструкции мочевыводящих протоков не наблюдается. Сам нефросклероз может осложниться повышением артериального давления по нефрогенному типу, а если имеется поражение сразу двух почек, то возможно развитие почечной недостаточности.
- Пионефроз. Это окончательная стадия пиелонефрита, развивающегося в гнойно-деструктивной форме. Чаще всего патологический процесс наблюдается с одной стороны. Недуг возникает при вторичном пиелонефрите, при наличии сбоев в оттеке мочи или при туберкулезе почки. Орган сильно увеличивается в размере, паренхима истончается, полости заполнены гнойным экссудатом. Также наблюдается хроническое воспаление, жировая дистрофия и склероз. Жировая капсула прирастает к почке, а фиброзная сильно утолщается, моча с гноем, при пальпации почка плохо двигается.
При длительном течении хронического процесса воспаление может распространиться на клетчатку, которая окружает почечную ножку.
Методы диагностики
Пиелонефрит диагностируется следующим образом:
- изучение анамнеза пациента;
- оценка симптомов и жалоб;
- исследование мочи по методу Каковского-Аддиса;
- выяснение количества активных лейкоцитов в урине;
- бак анализ урины;
- почечная биопсия.

Очень часто распознать хроническую форму заболевания и определить форму недуга специалистам не удается, особенно, если заболевание протекает в латентной форме или же клинические симптомы отличаются многообразием.
Чтобы определить пиелонефрит, пациента могут направить на анализ крови, чтобы определить в нем креатинин, мочевину и остаточный азот.
Рентгенографическое исследование позволяет оценить размеры почек, их деформацию, снижение тонуса мочевых протоков, а при использовании радиоизотопного метода исследования можно детально изучить каждый орган в отдельности.
Ретроградная и внутривенная пиелография, эхография (эхопризнаки воспалительного процесса), хромоцистоскопия, скеннография – это дополнительные исследования хронического пиелонефрита.
Пиелонефрит необходимо четко различать от хронического гломерулонефрита и гипертонической болезни.
Гломерулонефрит, в отличие от пиелонефрита сопровождается высоким содержание эритроцитов в урине, отсутствием лейкоцитов в активной форме, и наличием микробной флоры в моче. Что касается гипертонии, она чаще наблюдается у людей страшней возрастной группы, и протекает с изменением мозговых сосудов коронарных сосудов, а также сопровождается гипертоническими кризами.
Принципы лечения
Пиелонефрит включает в себя несколько направлений терапии. Режим больного определяет врач, исходя из тяжести состояния пациента, фазы заболевания и клинических особенностей. Показаниям к госпитализации являются:
- ярко выраженное течение недуга;
- развитие артериальной гипертензии;
- прогрессирование развития хронической почечной недостаточности;
- существенные сбои в уродинамике, которые требуют восстановительных процедур,
- резкое ухудшение состояние почек.

Больные в любой фазе заболевания не должны допускать переохлаждения и исключить физические нагрузки.
Если заболевание протекает в латентной форме, при нормальных показателях артериального давления и при сохранении функциональности почек особых ограничений в режиме не требуется. В острых стадиях недуга больному назначается постельный режим.
Рекомендуется увеличить количество употребляемой жидкости до 2,5 л в сутки. При повышенном артериальном давлении количество жидкости в сутки не должно превышать литра. Что касается соли, ее потребление необходимо снизить до 5 грамм в сутки.
Естественно больному должны назначаться антибиотики. Современные антибактериальные лекарственные препараты позволяют назначать эмпирическую терапию, так как имеют широкий спектр действия.
Большинство врачей считают нецелесообразным использовать для лечения высокотоксичные лекарственные средства, однако подобрать адекватный препарат можно только после результатов бакпосева мочи.
Очень важно подобрать правильную дозировку средства, чтобы в дальнейшем у патогенной микрофлоры не возникла резистентность к действующему веществу препарата.
Если больной в течение нескольких лет не получал антибактериальную терапию, то вероятность того, что возбудителем является кишечная палочка составляет 90%.
Чаще всего выписываются следующие антибактериальные средства:
- Цефтоксим;
- Цефтриаксон;
- 5-Нок;
- Фуромаг.
Если у больного наблюдается хроническая почечная недостаточность, то ему назначаются следующие средства:
- Пефолоксацин;
- Цефаперазон.
Больным с почечной недостаточностью не рекомендуется назначать гликопептиды и аминогликозиды.
Хирургическое лечение. Если консервативное лечение хронического пиелонефрита остается неэффективным, назначается хирургическое вмешательство. Показанием для операционного вмешательства служат все сбои в оттоке урины.
Если хроническое течение заболевание осложняется возникновением карбункула, то назначает хирургическое лечение и установка нефростомического дренажа.
В тяжелых случаях назначают нефрэктомию, показаниям к такой операции являются:
- пионефроз;
- нефросклероз;
- утрата функциональности почки;
- стойкая гипертония, которая не поддается консервативной терапии.
Также при консервативном и хирургическом лечении познано лечебное питание и терапия народными средствами.
Народные методы терапии
При лечении заболевания в домашних условиях, с разрешения врача можно использовать средства народной терапии.
При использовании лекарственных трав необходимо убедиться, что у пациента отсутствует аллергия и индивидуальная непереносимость компонентов трав.
Можно использовать настой брусники. Эта вода является хорошим мочегонным средством, настой из нее готовить просто – нужно залить столовую ложку листьев стаканом кипятка и оставить на полчаса. Затем поцедить и принимать по трети стакана три раза в день. Такое средство разрешено для лечения детей.

Кукурузные рыльца – еще одно очень распространенное мочегонное средство, которое готовиться и употребляется также, как брусничный настой.
Осину используют для лечения пиелонефритов очень часто, поскольку это растение отлично справляется в различными почечными недугами. Чтобы приготовить отвар из осины можно использовать листья, молодые веточки и кору дерева. Столовую ложку растительного сырья заливают стаканом кипятка и проваривают в течение нескольких мину. Пить отвар нужно по полстакана несколько раз в сутки.
Отвар льняного семени необходимо принимать каждые 2 часа на протяжении 2 дней. Для его приготовления потребуется стакан кипятка и 30 семян, средство нужно 10 минут прокипятить на медленном огне.
Лечение почечных проблем арбузом жителям южных краев известно с глубокой древности. Полезную ягоду не только употребляют в пищу, но и готовят лекарственное средство из ее корок. Высушенную корку залить кипятком в пропорции 1:10, несколько часов настаивать, а затем пить вместо чая.
Можжевеловые ягоды – старинное средство против пиелонефрита. 10 ягод заливаются кипятком, настаивают пару часов, а затем принимают перед едой.
Кроме вышеперечисленных средств используют березовые листья, ягоды морошки, бузину, зверобой, болотный аир и другие травы.
Необходимо помнить, что народные средства могут быть эффективны в начальных стадиях недуга, в дальнейшем они могут быть только дополнительными методами, которые не должны исключать лечения медикаментами.
Диета
Лечебное питание – это важная составляющая лечения хронического пиелонефрита, очень важно в точности соблюдать рекомендации врача, поскольку этот недуг может быть довольно опасен и способен спровоцировать необратимые патологические явления в почках.
При пиелонефрите в рационе питания должны присутствовать следующие продукты:
- Фрукты и овощи, которые обладают мочегонным эффектом – тыква, арбуз, огурцы, кабачки.
- Соки и морсы из ягод, обладающих противовоспалительным и противомикробным действием – клюква, брусника.
- При обострении недуга и интоксикационных процессах в организме рекомендуется исключить из рациона продукты, содержащие белок – молоко, мясо и прочие. В это время лучше переходить на вегетарианскую кухню и употреблять овощные пюре, соки из овощей и фруктов.
- В стадии ремиссии употреблять белковую пищу можно в пределах нормы.
- Цельнозерновые крупы и отруби.
- Оливковое масло.
- Зеленый несладкий чай.
- Вода с содержанием кальция и хлоридов.

Исключить и рациона питания необходимо:
- острые и пряные приправы и соусы;
- продукты, которые содержат эфирные масла – лук, чеснок, редис, базилик, петрушка и прочие,
- крепкие бульоны;
- кислые фрукты и овощи;
- соленья и маринады;
- кондитерские изделия и сахар;
- продукты с искусственными добавками и красителями;
- продукты, содержащие щавелевую кислоту;
- кофе, крепкий чай, сладкую газировку, спиртные напитки.
Дополнительные рекомендации:
- не разрешено употреблять соленые минеральные воды;
- остерегаться возникновения запоров, для этого необходимо вводить в рацион злаки, грубую клетчатку, хлеб из цельного зерна;
- при отсутствии отеков увеличить питьевой режим;
- снизить потребление соли;
- периодически проводить профилактику отварами мочегонных трав;
- не допускать переохлаждений;
- поднимать иммунитет;
- при наличии фосфатов или оксалатов в моче придерживаться диетического питания №6;
- если наблюдается защелачивание мочи, переключаться на диету №14.
Прогноз и профилактика
Если заболевание протекает в легкой форме, прогноз благоприятный. Но конечно большое значение имеет наличие сопутствующих патологий. При своевременном устранении всех провоцирующих факторов, патологический процесс затихает, и возможно полное излечение от заболевания.
В некоторых случаях пиелонефрит может иметь неблагоприятный прогноз. Дело в том, что запущенные стадии болезни лечению поддаются плохо, и очень часто вызывают осложнения, которые могут приводить к развитию необратимых патологических процессов в парных органах.
Прогноз хронического пиелонефрита в большей степени зависит от возникновения осложнений. Если к воспалительному процессу присоединяется вторичная инфекция, прогноз значительно ухудшается, также ухудшение прогноза наблюдается при наличии конкрементов в почках.
Самым неблагоприятным исходом заболевания можно считать почечную недостаточность. Этот недуг приводит к дисфункции почек, отеками и возникновению проблем с сердечно-сосудистой системой.
Медикаментозная терапия при хронической форме заболевания, как правило, длительная, и требует тщательного и неукоснительного следования всем врачебным рекомендациям. При неправильной терапии продолжительность жизни может существенно снижаться.
Что касается профилактических мер, необходимо своевременно лечить основное заболевание, которое может стать причиной патологических процессов в почках. Обыкновенный цистит при неправильном лечении может привести к тяжелым последствиям.
Для профилактики пиелонефрита необходимо:
- укреплять иммунитет;
- правильно питаться;
- бороться с бактериальными инфекциями;
- вести активный образ жизни;
- принимать витаминные комплексы;
- избегать стрессовых ситуаций;
- не переохлаждаться;
- не допускать или своевременно лечить патологические процессы в предстательной железе.
Патологии почек – это довольно распространённое явление, эффективность лечения зависит от работы иммунной системы человека, его общего состояния и грамотности врача, который назначает лечение. Особое внимание должен заслуживать пиелонефрит у детей, потому что в детском возрасте недуг протекает в разы тяжелее, чем во взрослом. В некоторых случаях требуется хирургическое лечение недуга. Отказываться от операции нецелесообразно, поскольку иногда только таким путем можно спасти жизнь больного.