Мегауретер не является в общепринятом понимании болезнью. Это скорее синдром либо осложненные аномальные состояния почек. Бывает односторонним, слева или справа, или двусторонним. Второй вариант опаснее, но встречается гораздо реже.
Характеризуется измененным в диаметре мочеточником. Он представляет из себя трубку, по которой в мочевой пузырь из почек поступает биологическая жидкость. Пораженный недугом орган удлиняется и расширяется. Изменение формы приводит к нарушениям мочевыделения, затруднению оттока жидкости.
В обычном состоянии диаметр трубки у ребенка — около 4 мм (+/- миллиметр), но при этом синдроме расширяется вдвое-втрое, до 12 мм и более. Детская урология встречается с этой аномалией развития чаще, чем взрослая — в 0,7% случаев. Обычно речь идет о врожденной форме. Девочки страдают намного реже. В 10–20% ситуаций мегауретер у детей двусторонний.
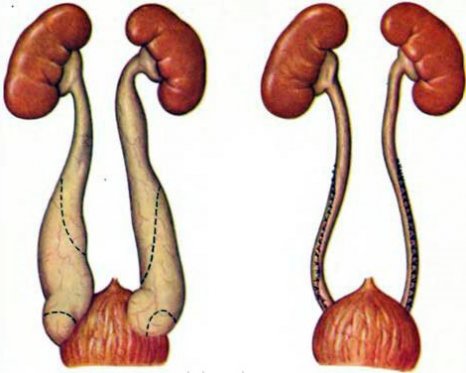
Пораженный может долго не замечать признаков патологии. Чаще она обнаруживается случайно. Диагноз формируется исходя из результатов УЗИ мочеполовой системы, лабораторных анализов, компьютерной томографии и других специализированных методов. Требует хирургического вмешательства. Часто хирург проводит операции по реимплантации мочеточника, резекции и ушиванию, а также иные процедуры.
Классификация
Специалисты различают несколько классификаций:
- по происхождению;
- по этиологии;
- по участку локализации;
- по степени нарушения функций.
По происхождению бывает врожденным (первичным) или приобретенным (вторичным). При врожденном трубка, по которой моча попадает из почек в мочевой пузырь, расширяется за счет того, что останавливается развитие одного из отделов — дистального. Это происходит еще на эмбриональном этапе развития плода.
Вторичный порок возникает на фоне аномалий, которые связаны с мочевым пузырем или с уретрой. К ним относятся нейрогенное расстройство мочеиспускания, циститы хронического характера и т. п. На образование патологии влияют также сбои в работе мышц.
Этиология подразумевает четыре формы, возможные как у взрослых, так и у малышей:
- рефлюксирующий мегауретер, возникающий при слабом функционировании клапана или его полном бездействии в месте, где мочеточник впадает в мочевой пузырь. Также может возникать в связи с недоразвитыми мышцами трубки. Само понятие рефлюкс означает движение жидкости, обратное нормальному, ретроградное;
- нерефлюксирующий связан с внутренним или наружным сужением просвета мочеточника. В итоге нарушается отток жидкости. Внутреннее сужение — это камни, полипы, а наружное — давление опухолей, спайки;
- пузырно-зависимая форма;
- обструктивно-рефлюксирующая форма, которая связана с нарушением функциональности мочевого пузыря. Считается самой тяжелой из перечисленных. Чаще поражает взрослого человека, но способна развиться и у новорожденного.
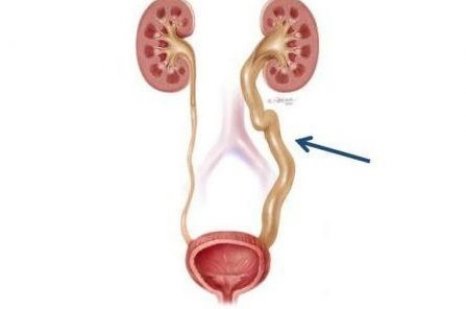
По участку локализации:
- односторонний. Медицинская статистика свидетельствует, что левый мочеточник поражается вдвое чаще. Причины этого факта неизвестны;
- двусторонний, при котором патологические изменения касаются обоих органов;
- единственная почка, где причина — либо раннее оперативное вмешательство, либо вторичное заболевание;
- удвоенная почка, где ее обе части выступают самостоятельным органом с собственной чашечно-лоханочной системой.
По степени нарушения различают три уровня. На первом уровне выделительная почечная функция снижается менее чем на 30%, на втором — на 30–60%, на третьем — более чем на 60%.
Причины
Первичный и вторичный мегауретер имеет разные причины возникновения.
| Первичный (аномалии у младенцев): | Приобретенный (у взрослого человека) |
| суженный просвет канала в месте соединения с мочевым пузырем; | поликистоз; |
| дисплазия — врожденные мышечные сокращения и отдельные суженные участки; | изменения в функционировании мочевого пузыря; |
| поликистозная почка – распространенная причина множества патологий; | фиброзы в области желудочно-кишечного тракта, оказывающие давление на орган; |
| киста в уретре; | хронический цистит; |
| аномалии (сращение или удвоение) органа; | Разросшиеся сосуды вокруг органа; |
| повышение толщины стенок или недоразвитые мышцы трубки; | нейрогенные нарушения; |
| Аномальное изменение формы кровеносных сосудов; | сбои в работе уретры. |
| недоразвитые мочеточники на стадии развития эмбриона внутри материнской утробы. |
Симптомы
Коварство недуга в том, что кроме открытой формы он способен развиваться и прогрессировать без симптомов, скрытно. Второй вариант вероятен, если отсутствуют аномалии уретры и мочевого пузыря. Состояние больного в этом случае бывает не тяжелым, а удовлетворительным, а сам человек — активным. Время от времени беспокоит ноющая поясница, но связать ее с этой проблемой затруднительно.

У ребенка синдром нередко проявляется тем, что мочевой пузырь опорожняется в два подхода. После первого этапа орган вновь интенсивно наполняет жидкость, которая поступает из видоизмененных мочеточников. В связи с этим человек испытывает новый позыв помочиться. Характерно, что вторая порция урины зачастую объемнее, имеет мутноватый осадок и едкий запах. Иногда у детей на фоне этой аномалии задерживается физическое развитие, возникают патологии развития опорно-двигательного аппарата. Может быть снижен иммунитет, из-за чего учащаются простуды.
Зачастую мегауретер удается обнаружить либо случайно, либо уже после появившихся осложнений. К ним относятся хронический пиелонефрит, инфекции, хроническая почечная недостаточность (ХПН). В этих случаях симптомы схожи с проявлениями пиелонефрита:
- жажда;
- рвота;
- анемия;
- полиурия;
- гематурия;
- лихорадка;
- стойкая пиурия;
- общая слабость;
- субфебрильная лихорадка;
- нарушение структуры кожи;
- двухфазное мочеиспускание;
- тупые боли в животе и пояснице, отдающие вверх или в ногу.
Двустороннее поражение протекает в более тяжелой форме и быстро диагностируется. В этом случае уже на этапе новорожденности стремительно прогрессирует ХПН и интоксикация. Все это ведет к снижению аппетита, слабости и повышенной утомляемости, обезвоживанию, вялости кожных покровов.
При рефлюксирующем мегауретере со временем, постепенно развивается рефлюкс-нефропатия, замедляется рост и склерозирование почки, присоединяется пиелонефрит. Симптомом пузырно-зависимой формы является большое количество остаточной мочи после похода в туалет, а пораженный испытывает чувство неполного опустошения пузыря.
Стадии развития недуга
Есть три этапа, зависящие от степени повреждения.
- Скрытая, ахалазия. Это процесс компенсации. Если ее обнаружили, пациент — младенец или взрослый — попадают под наблюдение. Ребенка осматривают на протяжении двух-шести месяцев. Считается, что мочеполовые органы при рождении еще не созрели и могут самостоятельно нормализоваться за этот период;
- Прогрессия, собственно мегауретер.
- Развитие нарушений почек из-за неправильного оттока жидкости из организма.
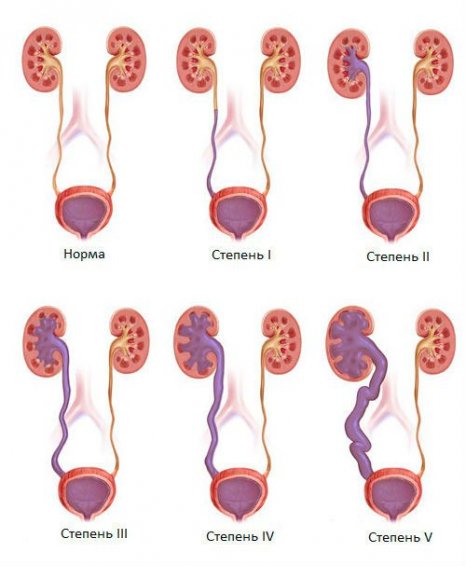
Каждая из стадий развивается медленно, так как имеет связь с чисто физическими факторами – растяжением стенок вследствие давления мочи. Это не слишком оптимистичная тенденция, поскольку порой возникают затруднения с диагностикой недуга.
Чем опасен мегауретер
Из-за этого синдрома часто наступают необратимые изменения:
- расширяются лоханки;
- нарушается гемодинамика;
- повышается давление в полости почки;
- постепенно снижается функция органа;
- развивается хроническая недостаточность;
- формируется артериальная гипертензия;
- присоединяются инфекции, ведущие к хроническим заболеваниям и даже сепсису.
Если воспалительный процесс длится долго, то почечная паренхима рубцуется и развивается нефросклероз.
Диагностика
Врожденный синдром можно легко обнаружить с помощью УЗ-исследования еще на этапе вынашивания ребенка. Если у врача есть подозрения, то через 3 недели после рождения новорожденного обследуют, устанавливая причины и стадию мегауретера.
У взрослых с синдромом мегауретра УЗИ почек может выявить такие патологии, как пиелоэктазия, истончение паренхимы, расширенный мочеточник. Ультразвуковая диагностика сосудов обычно демонстрирует пониженный почечный кровоток.
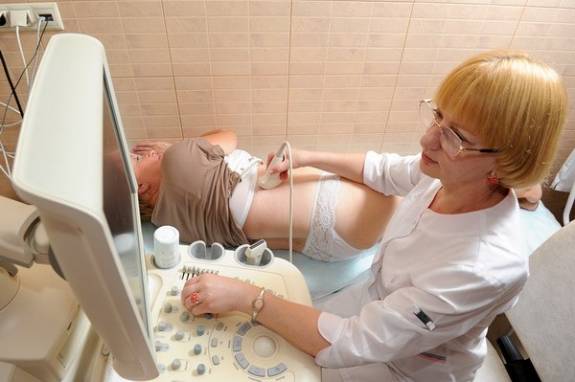
Есть и иные методы диагностики:
- кардиотокография почек;
- лабораторные методы диагностики (исследование мочи);
- цистография. Ее применяют для того, чтобы исключить наличие пузырно-мочеточникового рефлюкса;
- нефросцинтиграфия — метод лучевой диагностики, позволяющий получить информацию не столько о состоянии, сколько о почечной функциональности и ее достаточности;
- экскреторная урография, то есть внутривенная. Выявляет расширение чашечно-лоханочной системы, ахалазию и т. п.;
- ретроградная урография — рентгенологическое исследование с использованием катетера и контрастного вещества. Позволяет диагностировать патологические изменения мочеполовой системы;
- урофлоуметрия. Определяет тип мочеиспускания инейрогенную дисфункцию мочевого пузыря;
- цистоскопия. Способна обнаружить суженное устье пораженного органа;
Кроме того, иногда применяется исследование крови — биохимическое и общеклиническое. К примеру, повышение СОЭ свидетельствует о воспалительных процессах, а анемия считается свидетельством потери крови с мочой.
Лечение
Медики преследуют несколько целей при лечении пациентов:
- ликвидация осложнений;
- возвращение в мочевой пузырь потока жидкости;
- ликвидация пузырно-мочеточникового рефлюкса;
- сокращение длины и диаметра и пораженного органа.
Осложненные виды мегауретера требуют операции. Исключение — пузырно-зависимая форма. От нее можно избавиться, устранив дисфункции мочевого пузыря.
Виды операций:
- антирефлюсная коррекция;
- реимплантация;
- реконструкция с резекцией;
- уретероцистоанастомоз — оперативное соединение мочеточника и пузыря;
- внедрение мочеточника в кожный покров, позволяющий вернуть почечную функцию.
Некоторые понятия требуют пояснений. К примеру, реконструкция — это ничто иное как анатомически восстановленная структура. Если реконструкция невозможна, используется метод кишечной пластики. Суть в том, что мочеточник формируется из ближайшей части кишечника. Если нужно иссечь большую долю органа, недостающий материал создается из стенки мочевого пузыря.
В некоторых ситуациях врачи проводят временную разгрузку мочевыводящих путей. Это делается либо до операции, либо вместо нее. В этом случае прокалывается лоханка и устанавливается катетер, в который поступает жидкость. Может быть наложена уретеростома. Эти манипуляции призваны восстановить почечную функцию.
Когда функции нарушены необратимо или есть серьезные осложнения типа сепсиса, почка удаляется вместе с мочеточником.
Способы лечения зависят от разных факторов: осложнений, возраста пациента и его общего самочувствия, характера протекания, степени нарушения функции. Кроме классических операций могут применяться малоинвазивные методики и даже консервативная терапия. В некоторых случаях методы комбинируются.
Как правило, малоинвазивные методы не слишком эффективны. Однако они могут стать единственными, если операция невозможна. Наиболее распространенные — баллонная дилатация, бужирование, эндоскопическое рассечение. Первый предполагает введение катетера с баллоном. Баллон, попавший в место сужения, расширяется. Врачи удерживают его несколько минут, а затем извлекают. Бужирование подразумевает установку трубки, называемой стентом. Стент не позволяет жидкости застаиваться. Третий вариант предполагает ликвидацию фиброзных образований в месте сужения.
Результаты врачебного вмешательства обычно положительные. У маленьких пациентов в 70% случаев проявления недуга либо уменьшаются, либо совсем исчезают за первые 24 месяца жизни. На это влияет дозревание системы и улучшение почечных функций и мочеточника. Но если синдром не лечить, возникнут осложнения, среди которых числится и хроническая почечная недостаточность. Пациенты, перенесшие операцию, в том числе, дети, наблюдаются какое-то время у уролога или нефролога.

 (6 оценок, среднее: 4,83 из 5)
(6 оценок, среднее: 4,83 из 5)


Мегауретер может быть врождённым или вторичным. Врождённый является поражением самого мочеточника, в то время как вторичный является следствием какой-либо другой проблемы, не связанной с самим мочеточником