Сокращение количества мочи или олигурия — это характерный симптом заболеваний мочевыделительной системы, которые могут иметь различную природу. Если не предпринимать никаких действий, повышается риск развития такого состояния, как анурия — отсутствие мочи. Для него характерно полное прекращение мочевыделения. Анурия может развиться на фоне серьезных заболеваний почек, преимущественно — при мочекаменной болезни.
При олигурии объем урины сокращается, так как почки начинают меньше ее выделять. Определить причины нарушения должны специалисты. Для этого они изучают симптомы, жалобы больного, результаты обследования.

Причины развития олигурии
Олигурия — это не заболевание, а симптом определенной патологии. Сокращение количества мочи, выделяемый почками, может иметь физиологические и патологические причины. Разобраться в этиологии должны компетентные специалисты. Физиологическая олигурия возникает при резком уменьшении питьевого режима, употреблении некоторых лекарственных средств, потере жидкости при усиленных физических нагрузках и жаркой погоде.
Патологическое сокращение количества мочи чаще всего возникает по следующим причинам:
- острые и хронические заболевания почек и других мочевыделительных органов;
- появление отеков на фоне задержки жидкости;
- закупорка почечных вен;
- длительная диарея, рвота;
- кровотечения;
- появление крови, других примесей в моче;
- гемолитический синдром;
- сердечно-сосудистые патологии;
- ожоговая болезнь;
- эндокринные нарушения (выделение мочи снижается при сахарном диабете).
От олигурии необходимо отличать расстройства мочеиспускания, которые возникают у женщин и мужчин при аденоме простаты, перегибах мочеточника. Для этих нарушений характерна анурия. Дифференциальная диагностика обязательно проводится, если объем мочи сокращен и специалисты затрудняются с постановкой точного диагноза. Для того чтобы подобрать эффективное лечение, необходимо провести комплексное обследование.
Особенности диагностики
Комплексный подход к обследованию при снижении выработки мочи позволяет поставить точный диагноз в короткие сроки и определиться с дальнейшей врачебной тактикой.
При олигурии могут назначаться следующие диагностические процедуры:
- лабораторная диагностика крови, мочи;
- ультразвуковые исследования;
- биопсия почки;
- иммунологические анализы крови;
- исследование глазного дна;
- ЭКГ;
- экскреторная урография;
- пиелография;
- МРТ органов мочевыделения;
- гормональная диагностика.
Обследование может быть дополнено другими методами, в зависимости от клинических проявлений заболевания, возраста пациента и наличия хронических патологий. При олигурии возникают характерные изменения в анализах крови и мочи. Специалисты обнаруживают протеинурию, цилиндрурию, гематурию, снижение функции фильтрации почек. С помощью УЗИ можно определить размеры органов, изменение почечной эхогенности, скорости клубочковой фильтрации.
Биопсию почек назначают при необходимости проведения дифференциальной диагностики, когда заболевание быстро прогрессирует, сопровождается высоким риском развития осложнений. Повышение давления на фоне сокращения выработки мочи требует проведения ЭКГ, а также исследования глазного дна.
Нормальное количество мочи в сутки
Норма диуреза в сутки зависит от возраста и половой принадлежности. У новорожденных за день выделяется до 60 мл мочи. У детей до 5 лет суточная норма урины — 600–900 мл. Подростки выделяют в день от 1–1,5 л мочи. Норма диуреза для взрослых — 1–2 л в день. Средняя норма для женщин — 1200–1600 л мочи.
Количество выделяемой матчи напрямую зависит от особенностей питьевого режима, физической активности человека и температурных условий. Эти факторы непременно учитывают при диагностике олигурии. Чтобы определить размер выделяемой мочи, необходимо собирать урину в течение дня в отдельную емкость.
Дополнительные признаки
Клинические проявления при олигурии зависят от основного заболевания. Если объем мочи сокращается из-за длительных поносов и рвоты, появляются дополнительные признаки:
- боли в животе и желудке;
- повышение температуры тела;
- кровь, гной в каловых, рвотных массах;
- снижение работоспособности;
- бледность, сухость кожных покровов;
- спазмы брюшной полости;
- сухость во рту, жажда;
- общее недомогание.
Эти признаки чаще встречаются при кишечных инфекциях, расстройствах пищеварения, хронических или острых заболеваниях органов пищеварительного тракта. При длительной диарее и рвоте происходит снижение гемоглобина, возможно появление головокружения, сильной слабости, головной боли.
Особенно опасны кишечные инфекции в детском возрасте. Из-за рвоты и поноса резко возрастает риск развития полиорганной недостаточности, обезвоживания, нарушения работы сердца и сосудов. Упорная рвота иногда приводит к разрыву пищевода, аспирации и удушью у детей.
Сокращение количества мочи: список заболеваний
К сокращению вырабатываемой мочи приводят следующие патологии:
- гломерулонефрит;
- инфекции, болезни органов пищеварения;
- пиелонефрит;
- острая почечная недостаточность;
- гемолитический синдром;
- эмболия почечных вен;
- почечная колика;
- новообразования мочевыделительных органов;
- мочекаменная болезнь;
- васкулит.
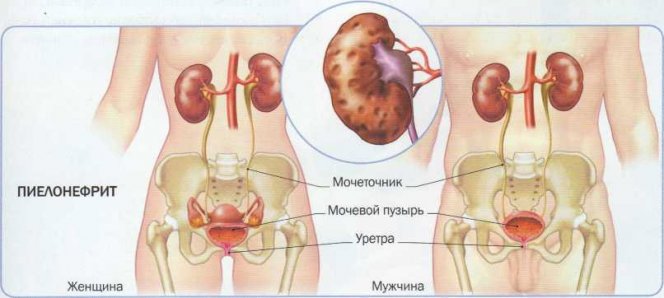
Олигурия может развиваться на фоне рвоты и диареи при следующих заболеваниях пищеварительного тракта:
- гастрит;
- дуоденит;
- перитонит;
- панкреатит;
- желчная колика;
- холецистит;
- язвенная болезнь;
- пищевые или лекарственные отравления.
Учитывайте тот факт, что олигурия встречается при эндокринных заболеваниях, патологиях сердечно-сосудистой системы. В любом случае сокращение мочевыделения или полная задержка мочи должны насторожить и заставить обратиться к специалистам. Даже если вас не беспокоят боли в пояснице, нет крови, гноя и неприятного запаха от мочи и самочувствие удовлетворительное — запишитесь на прием к терапевту или урологу. Врач разберется в ситуации, узнает, почему моча не выделяется в прежнем режиме.
На ранней стадии многие заболевания лечатся легче и не приводят к развитию осложнений. Ни в коем случае не назначайте себе лечение самостоятельно. Это должен делать врач, знакомый с результатами всестороннего обследования. Некоторые люди, столкнувшись с олигурией, пытаются исправить ситуацию мочегонными препаратами. Но лечение должно быть направлено не только на симптомы болезни, а еще на причины ее возникновения. Только в этом случае можно добиться ожидаемого результата.
Острый гломерулонефрит как основная причина олигурии
Острая форма гломерулонефрита чаще всего приводит к олигоурии. Это заболевание носит имунновоспалительный характер. При гломерулонефрите поражается преимущественно клубочковый аппарат почек. Мужчины болеют во много раз чаще, чем женщины. Обострение гломерулонефрита приходится на холодное время года, когда распространены стрептококковые и вирусные инфекции.
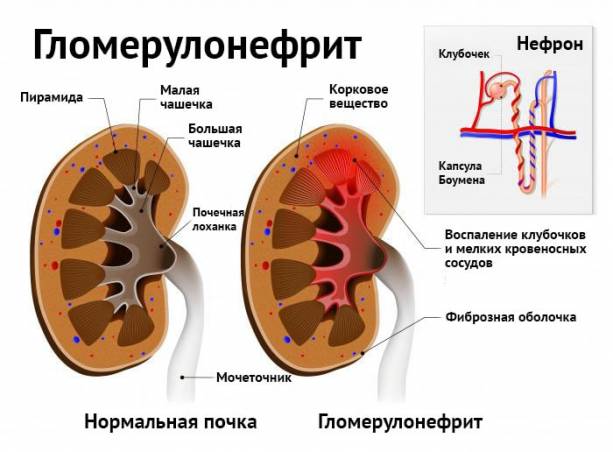
Развитию гломерулонефрита часто предшествуют следующие заболевания:
- ЛОР-патологии: тонзиллит, фарингит, гайморит, отит;
- скарлатина;
- рожистое воспаление;
- ветряная оспа;
- эпидемический паротит;
- герпес;
- вирусный гепатит;
- инфекционный мононуклеоз;
- дифтерия;
- пневмония.
Реже острый гломерулонефрит прогрессирует на фоне внезапных аллергических реакций, непереносимости вакцинальных препаратов, некоторых медикаментов, вследствие алкогольной интоксикации. Способствуют развитию заболевания переохлаждение, сильное снижение иммунитета, токсическое воздействие извне.
Признаки острого гломерулонефрита обычно возникают через 1–2 недели после воздействия этиологического фактора (инфекционная болезнь, токсическое поражение, аллергия). Мочевой синдром с развитием олигурии сочетается с выраженной жаждой, появлением в моче эритроцитов и белка. Анурия может проявляться через несколько дней после развития или обострения хронической болезни. При отсутствии адекватной медицинской помощи развиваются церебральные нарушения (отек головного мозга), выраженная артериальная гипертензия, гидроторакс, брадикардия, нефротический синдром.
Острый гломерулонефрит сопровождается артериальной гипертензией, которая нередко сочетается с брадикардией. На фоне церебральных нарушений появляются сильные головные боли, рвота и тошнота, снижается слух, зрение. В таком состоянии пациент нуждается в срочной медицинской помощи. В противном случае развивается эклампсия, для которой характерны судороги, набухание вен на шее, потеря сознания и сердечно-сосудистые нарушения.
Боли в пояснице возникают из-за перерастяжения почечных капсул. На фоне мочевого синдрома появляется сильная сухость во рту, возникают отеки в области лица и нижних конечностей. При дальнейшем прогрессировании отечного синдрома повышается риск появления анасарки, гидроторакса и активного набора веса за счет накопления в тканях жидкости.
Олигурия при хроническом гломерулонефрите встречается лишь на последних стадиях развития и в период обострения. При отечности специалисты назначают мочегонные препараты, из-за чего может временно прогрессировать полиурия. Развиваясь постепенно, без явного мочевого синдрома, хронический гломерулонефрит приводит к почечной недостаточности и гибели больного.
Лечение олигурии
Основные цели лечения олигурии:
- борьба с симптомами основного заболевания;
- воздействие на причины болезни;
- профилактика осложнений;
- сокращение количества рецидивов;
- восстановление нарушенных функций, нормальной работы почек.
Лечение олигурии назначают в соответствии с поставленным диагнозом. При обнаружении гломерулонефрита и других патологий почек возможна госпитализация пациента в урологическое отделение. Рекомендуется соблюдать постельный режим и определенные пищевые ограничения. Специалисты следят за количеством потребляемой жидкости и выделением мочи. Ограничения в питании касаются животных белков, соли, приправ, пряностей, острых блюд, жидкости. При выраженных отеках назначают диуретики и средства, нормализующие артериальное давление. При остром гломерулонефрите на 5–6 недель назначают стероидные гормоны. Если развивается почечная недостаточность, специалисты вводят антикоагулянты, проводят гемодиализ.
При выявлении инфекционных заболеваний назначается противовирусная терапия, которая позволяет уничтожить вирусы, уменьшить клинические проявления основной патологии. Стафилококковая инфекция является показанием для назначения антибиотиков. Также применяется противовоспалительные средства и проводится симптоматическая терапия. Для купирования боли назначают анальгетики, для снижения температуры — препараты от гипертермии в виде таблеток, порошков, сиропа (для детей).
При пищевых отравлениях, рвоте и поносе строго контролируют питьевой режим, вводят антидоты и средства, нормализующие водно-электролитный баланс. Рекомендуется ограничивать острые и соленые блюда даже после полного выздоровления, чтобы не спровоцировать рецидив. Исключают продукты, оказывающие раздражающее действие на пищеварительный тракт и почки. Из рациона питания убирают консервы, алкоголь в любом виде, крепкий кофе, жирное мясо, копчености и остроты. В период обострения рекомендуется ограничить белковые продукты, при отеках уменьшают количество жидкости.
Профилактика
Профилактические мероприятия позволяют избежать повторного появления олигурии и повысить качество жизни людей с хроническими заболеваниями мочевыделительных органов. Многие из этих патологий приводят к видоизменению тканей почек и могут спровоцировать рост злокачественных опухолей.
Заболевания почек часто имеют инфекционную природу. Если рецидивы случаются регулярно, необходимо задуматься об укреплении иммунитета. При сильной иммунной защите вирусы и бактерии уничтожаются сразу после попадания в организм.

Отдельное внимание стоит уделить восстановлению функций всей мочевыделительной системы. Если нет отеков и предпосылок к их появлению, в сутки необходимо выпивать до 1,5–2 литров чистой воды. Это поддерживает тонус почек и сохраняет их фильтрационные возможности.
При наличии гломерулонефрита и других патологий органов мочевыделения необходимо остерегаться любых инфекционных заболеваний, включая ОРЗ, грипп и ЛОР-патологии. Избегайте резких перепадов температур, переохлаждения, приема алкоголя и злоупотребления остротами. Даже кратковременное действие провоцирующих факторов может вызвать рецидив основного заболевания.
Негативно на течение болезней почек влияют очаги хронической инфекции: кариозное поражение зубов, хронический тонзиллит, ларингит, гайморит, аденоидные вегетации. По возможности необходимо провести хирургическое лечение, удалить аденоиды, постоянно воспаляющиеся миндалины, вылечить кариес. Иногда этого бывает достаточно для достижения стойкой ремиссии болезней почек и мочевыделительной системы.
Особый вред наносят переохлаждения. Человеку с гломерулонефритом, мочекаменной болезнью, циститом достаточно промочить ноги, чтобы воспаление охватило почки. У женщин обострения часто случаются при гормональных сбоях, развитии урогенитальных инфекций. Мочеиспускание становится болезненным, повышается риск формирования спаечного процесса и бесплодия. Уделяя внимание профилактике переохлаждений, вирусных заболеваний и присоединению бактериальных инфекций, можно держать под контролем свое состояние и избегать обострений хронических патологий.

 (4 оценок, среднее: 4,75 из 5)
(4 оценок, среднее: 4,75 из 5)